Veränderungen in der Pathologie der Raucher-assoziierten Erkrankungen
Zusammenfassung
Aufgrund der Änderung der Zusammensetzung der Tabakrauchkanzerogene mit einer relativen Erhöhung der Gas- über die Partikelphase ist es zu einem dramatischen Anstieg der pulmonalen Adenokarzinome gekommen. Parallel dazu werden vermehrt präkanzeröse Läsionen in der bronchioloalveolären Peripherie gefunden. Auch die nichttumorösen tabakrauch-assoziierten Lungenerkrankungen wie die respiratorische Bronchiolitis – Interstitielle Lungenerkrankung und die Histiocytose X haben zugenommen. Ein neues auf uns zukommendes Problem sind Erkrankungen der kindlichen Lunge unter dem Aspekt immer früheren Nikotinabusus.
Schlüsselwörter: "light"-Zigarette, Abwehrsystem der Lunge, Adenokarzinome, Bronchiolitis, Histocytose X
Abstract
Due to a change in the composition of tobacco carcinogens with an increase in gaseous and a decrease of particle bound compounds the spectrum of pulmonary carcinomas has changed in favor of adenocarcinomas. These gaseous carcinogens are inhaled in the bronchioloalveolar parts and there act on other types of stem cells. The increase of adenocarcinomas is accompanied by the detection of precursor lesions in the peripheral lung. However, not only the incidence and spectrum of pulmonary carcinomas has changed, also non-tumorous tobacco smoking associated lung diseases increased, among them respiratory bronchiolitis – interstitial lung disease and histiocytosis X. A new problem arising at the horizon is the expected uprise of new lung diseases in children, due to the smoking habits in childhood.
Keywords: Cigarette light, Lug Defense System, Adenocarcinoma, Respiratory Bronchiolitis, Histiocytosis X
Einleitung
Die Schadstoffwirkung des Tabakrauchs ist seit etwa 1940 bekannt. Ursprünglich wurden Karzinome der Lunge als wesentliche negative Auswirkung beschrieben, in den 50er-Jahren des letzten Jahrhunderts kamen auch immer mehr entzündliche Lungenerkrankungen hinzu. Auf die vielen Auswirkungen auf andere Organsysteme kann hier aus Platzgründen nicht eingegangen werden.
Während ursprünglich Plattenepithelkarzinome und kleinzellige Karzinome als „die Raucherkarzinome“ beschrieben wurden, sind seit Mitte der 80er-Jahre Adenokarzinome (drüsenimitierende Karzinome) in den meisten hochindustrialisierten Ländern im Vormarsch. Auch wird ein Ansteigen der entzündlichen tabakrauch-assoziierten Erkrankungen bemerkt. Erklärungen dafür sind kaum zu erhalten.
Veränderungen in den Schadstoffwirkungen und -zusammensetzungen
Während in den 50er- und 60er-Jahren in Österreich noch vorwiegend filterlose Zigaretten geraucht wurden, hat sich spätestens in den 70er-Jahren des vorigen Jahrhunderts die Filterzigarette durchgesetzt. Nicht zuletzt war dies eine Reaktion der Zigarettenindustrie auf die immer lauter werdenden Vorwürfe einer Krebsinduktion. Mit der Einführung der Filterzigarette wurde argumentiert, dass nunmehr die krebserzeugenden Substanzen mit den Teerpartikeln zurückgehalten würden. Damit in Zusammenhang kam es aber auch zu einer Änderung der Zusammensetzung der Tabakrauch-Kanzerogene: Leichte gasförmige Kanzerogene mit niedrigem Schmelzpunkt sind anteilsmäßig höher vertreten als Kanzerogene mit hohem Schmelzpunkt. Anthrazenkörper, wie das gut bekannte Benzo-a-pyren werden mit der partikulären Phase im Filter abgefangen, während die leichter flüchtigen Nitrosamine im gasförmigen Anteil nach wie vor vertreten sind. Natürlich trifft dieser „Schutz“ durch den Filter nur dann zu, wenn die Zigarette wie empfohlen nur bis etwa 1 cm vor den Filter geraucht wird.
Die Zigarette „light“, die um 1980 auf den Markt kam, hat eine weitere Änderung der Rauchgewohnheiten hervorgerufen: Während der Rauch einer starken filterlosen Zigarette zumeist nicht intensiv inhaliert wird (wegen des Hustenreizes), und der erforderliche Nikotinblutspiegel früher erreicht wird, erfordert das Rauchen einer Zigarette „light“ ein tieferes und öfteres Inhalieren, um den erforderlichen Nikotinspiegel im Blut aufzubauen und zu erhalten. D. h. höheren Zigarettenkonsum, intensiveres Inhalieren, und damit bessere Verteilung der Kanzerogene in der Lungenperipherie.
Welche Rolle spielt nun die Struktur der Atemwege?
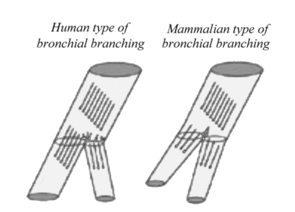
Das menschliche Bronchialsystem zeigt eine ungleichmäßige Aufzweigung: Aus einem Bronchus entstehen zwei ungleiche Äste, ein dickerer Hauptast und ein dünnerer Nebenast. Die Größe der Lichtung verhält sich wie 2:1. Das bewirkt, dass an den Verzweigungen (Bifurkationen oder Carina) keine gleichförmige laminare, sondern eine Wirbelströmung herrscht (Abbildung I).
Dies bewirkt eine Partikelablagerung, die in diesen Luftwirbeln auf die Schleimhaut der Bifurkation geschleudert werden, und dort im Schleim stecken bleiben. So wie unsere
nächsten Verwandten, die Primaten, reinigen auch wir unsere Atemluft von unerwünschten Schadstoffpartikeln. Normalerweise wird nämlich dieser Schleim von den Flimmerhärchen Richtung Kehlkopf transportiert, dann ausgehustet, oder auch verschluckt.1
Das Rauchen von filterlosen Zigaretten führt aufgrund des im Rauch enthaltenen hohen Anteils von Teerpartikeln zu einer bevorzugten Ablagerung dieser Partikel samt anhaftenden Karzinogenen im zentralen Atemwegssystem. Da oft nicht tief inhaliert wird, ist die Peripherie der Lunge weniger mit Kanzerogenen belastet. Anders mit der Zigarette „light“: Bei „richtigem“ Rauchen gibt es keine nennenswerte Partikelphase, dementsprechend keine Ablagerung im zentralen Bronchialsystem. Die Kanzerogene werden in die Peripherie verteilt. Ziel sind Alveolen (Lungenbläschen) und Bronchiolen (die kleinsten Bronchien vor den Alveolen). Und wie oben ausgeführt, Raucher einer Zigarette „light“ inhalieren tiefer und öfter.
Natürlich ist unser Atemorgan durchaus in der Lage, mit Schadstoffen umzugehen. Sonst wäre Leben nicht möglich. Unsere Lungen stehen mit der Umwelt in ständigem Kontakt. Die Lungenoberfläche entspricht etwa der Größe eines Tennisplatzes. Bei ruhiger Atmung gelangen 4 – 6 Liter Luft pro Minute in die Lunge, also 6 – 10.000 Liter am Tag. Daher kann man sich vorstellen, wie viele Schadstoffe täglich in die Lungen hineingelangen, und unschädlich gemacht werden müssen, sofern sie nicht wieder gleich ausgeatmet werden können.
Welche Abwehr und Reparationsmechanismen hat unser Organismus entwickelt?
Unser Atemwegssystem ist wie das aller anderen Lungenatmer ausgelegt auf Schadenminimierung und Reparation. Als Vorbeugesystem wirkt der Schleimtransport und das System der Fresszellen (Makrophagen). Partikel-Schadstoffe, die inhaliert werden, werden mittels Haftung im Schleim und Transport über die Flimmerhärchen nach außen befördert, bevor sie Schaden anrichten können. Ganz kleine Partikel gelangen zwar in die Lungenbläschen, werden aber von Makrophagen, die hier ständig patrouillieren, aufgenommen und unschädlich gemacht. Diese Makrophagen wandern entweder mit dem Schleimtransport nach außen, oder werden bei starker Schädigung passiv mitgenommen, oder wandern aktiv in die Lymphknoten der Lunge, wo sie unter bestimmten Umständen eine Immunreaktion auslösen. Zusätzlich hat die Lunge aber ein weiteres Abwehrsystem entwickelt, das sich in den Zellen befindet und diese sehr effektiv vor Schäden schützt. Es sind dies Enzyme, die toxische und kanzerogene Substanzen, so diese an und in die Zellen gelangen, entgiften und unschädlich machen. Dieser zusätzliche Schutz ist nötig, ist doch die Lunge sämtlichen auch natürlich vorkommenden Schadstoffen in der Umwelt ausgesetzt. Die eingeatmete Luft verteilt sich mit allen darin enthaltenen Stoffen auf einen Gesamtquerschnitt der Bronchien von etwa einem Quadratmeter, welche in die Alveolen (Gesamtoberfläche etwa 80 m2) münden.
Bei stärkeren und vor allem anhaltenden Schäden im Bereich der großen und mittleren Bronchien stehen mehrere zeitlich aufeinanderfolgende Abwehrmechanismen zur Verfügung: Das empfindliche Zellsystem der Flimmer-Zellen geht unter und wird zuerst ersetzt durch schleimproduzierende Becherzellen. Dies hat zur Folge, dass mehr Schleim produziert wird, und ein dickerer Schleimfilm das Epithel schützt. Wenn der Schaden beseitigt wurde, kann die Normalsituation wieder hergestellt werden. Bei gleichbleibendem und anhaltendem Schaden wird aber dieser Mechanismus zur Falle: Der Rückgang und Verlust des Flimmerepithels bewirkt eine Verlangsamung des Schleimtransports (ein Teil des Selbstreinigungssystems der Lungen), und damit eine Verlängerung der Einwirkung der Schadstoffe, darunter auch der Kanzerogene. Eine weitere Vermehrung der schleimproduzierenden Zellen führt zu einer weiteren Eindickung des Schleims, sodass schließlich der Schleim sich zu Pfröpfen verdichtet und liegen bleibt – etwas, das Raucher kennen, da sie diese Schleimpfröpfe zumeist am Morgen aushusten. Die anhaltende Schadstoffwirkung veranlasst das Epithel, sich bei der Regeneration zu Plattenepithel zu verwandeln (Metaplasie).2 Eine Metaplasie ist eine Bildung eines Epitheltyps, der normalerweise an dieser Stelle nicht vorkommt. Ein Plattenepithel, wie wir es normalerweise z. B. in der Mundhöhle haben, ist wesentlich resistenter gegen Hitze (Tabakrauch), aber auch Toxine, säurebildende Substanzen, usw. Über den Plattenepithelinseln erfolgt aber überhaupt kein Schleimtransport mehr – die Reinigung bricht hier zusammen. Kanzerogene können nunmehr ihre Langzeitwirkung entfalten. Zumal dieser Vorgang immerhin einen Zeitraum von 15 – 20 Jahren erfordert, hat dies wahrscheinlich seine Ursache im äußerst effizienten System der Entgiftungsenzyme der Zellen des bronchialen, bronchiolären und auch des alveolären Epithels. Dieses Epithel bildet für eine längere Zeit eine Barriere. Erst wenn Kanzerogene die etwas tiefer liegenden Vorläuferzellen erreichen, und deren Erbgut schädigen, ist der Weg zur Krebsentwicklung gebahnt. Da diese Vorläuferzellen ständig für den Nachschub an Regeneratepithel sorgen, werden zunehmend genetisch modifizierte Krebsvorläuferzellen gebildet – eine Dysplasie (Karzinomvorstufe) bildet sich aus und schließlich kann daraus ein Karzinom entstehen (Abbildung II).
Diese Abfolge von Becherzellvermehrung zur Plattenepithel-Metaplasie ist als Schutzmaßnahme in den größeren Bronchien vorgegeben. Aufgrund der sich daraus ergebenden Karzinomvorstufen ist auch der Karzinomtyp im zentralen Bronchialsystem vorgegeben, nämlich das Plattenepithelkarzinom.3 Der zweite hier häufige Typ, das kleinzellige neuroendokrine Karzinom, kann damit nicht erklärt werden. Eine Karzinomvorstufe ist aber für dieses Karzinom nicht bekannt. Wahrscheinlich entsteht dieser Karzinomtyp aus stammzellähnlichen neuroendokrin differenzierten Vorläuferzellen in der Regenerationsschicht des Bronchialepithels. Diese Zellen kann man selbst im Mikroskop nicht von anderen Regeneratzellen unterscheiden. Erst wenn diese Karzinomvorläuferzellen sich zum Karzinom entwickeln und in die Umgebung einbrechen, sind sie zu erkennen. Neuroendokrine Zellen sind in den großen Bronchien häufiger anzutreffen als in Bronchiolen und Alveolen, daher wahrscheinlich auch das häufigere Auftreten der kleinzelligen neuroendokrinen Karzinome in den großen Bronchien.
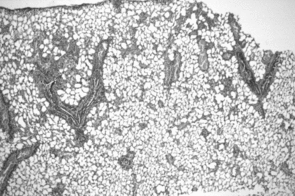
Erfolgt die Anhäufung der Kanzerogene in Bronchiolen und Alveolen, so steht diese Reaktion auf Schäden nicht zur Verfügung. In der Peripherie erfolgt der Schutz durch eine Vermehrung von Clarazellen und Pneumozyten, bzw. deren Vorläuferzellen. Eine Plattenepithelmetaplasie kommt in der Lungenperipherie nur äußerst selten vor. D. h. die Wirkung der Tabakrauchtoxine und Kanzerogene löst eine Vermehrung ortsständiger Zellen aus, die unter dem Einfluss von Kanzerogenen Dysplasien entwickeln, die dem ortsständigen Epithel noch recht ähnlich sind. In diesen peripheren Regionen der Lunge kennen wir derzeit die atypische adenomatöse Hyperplasie im Alveolarraum4 und die bronchioläre Zylinderzelldysplasie in den Bronchiolen5 als Karzinomvorstufen. Diese Vorstufen zeigen aber bereits deutlich, wohin die Karzinogenese sich entwickelt, nämlich zum Adenokarzinom (drüsenimitierende Formationen).
Dementsprechend verwundert es nicht mehr, dass in jenen Ländern, wo die Zigarette „light“ schon seit mehr als 20 Jahren geraucht wird, eine Änderung des Karzinomspektrums (etwa zwischen 1987 und 2000) zu beobachten ist: Rückgang der Plattenepithelkarzinome von 35% auf 18%, Anstieg der Adenokarzinome von 13% auf 42%, während die kleinzelligen neuroendokrinen Karzinome mit 25% bzw. 21% wenig Änderung zeigten. In den USA, Westeuropa und Japan liegen ähnliche Zahlen vor. Nicht hingegen verändert haben sich die Zahlen in den Ländern der sogenannten Dritten Welt. Dort ist das Plattenepithelkarzinomen nach wie vor die „Nummer 1“.
Nicht-tumoröse Lungenerkrankungen
Respiratorische Bronchiolitis
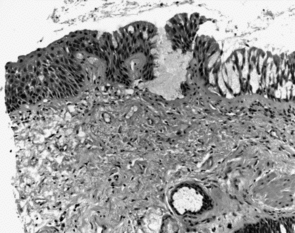
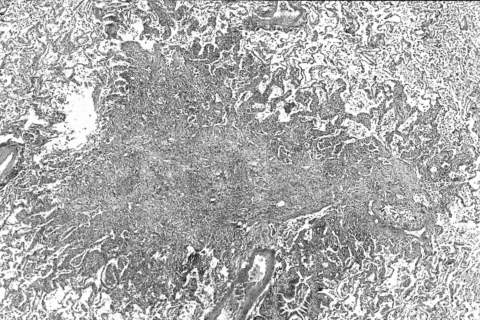
1956 beschrieben Niewoehner und Kleinerman6 eine raucher-assoziierte Erkrankung der Bronchiolen und nannten diese respiratorische Bronchiolitis. In den Folgejahren wurde diese Erkrankung gelegentlich gesehen und darüber berichtet. Von Liebow wurde die respiratorische Bronchiolitis in die Klassifikation der Interstitiellen Lungenentzündungen einbezogen, und zusätzlich noch um eine weitere Erkrankung ergänzt, die desquamative Variante.6 Auch bei dieser war ein Bezug zum Zigarettenrauchen gegeben. In den 70er- und 80er-Jahren des letzten Jahrhunderts schien diese Erkrankung fast verschwunden. In den 90er-Jahren hingegen beobachtete man ein Wiederauftreten, und seither eine stetige Zunahme. Wie in den ursprünglichen Befunden sind auch jetzt jugendliche starke Zigarettenraucher beiderlei Geschlechts bevorzugt (Abbildung III).
HistiocytosisX
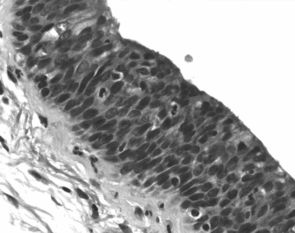
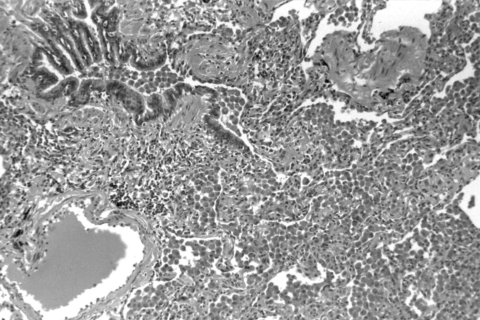
Eine weitere Erkrankung, die im letzten Jahrzehnt vermehrt zu beobachten ist, ist die HistiocytoseX, oder Langerhanszellgranulomatose. Während in früheren Jahren diese Erkrankung eher als tumorartige Erkrankung mit Befall mehrer Organsysteme gesehen wurde, tritt sie heute gehäuft als isolierte Lungenerkrankung bei jugendlichen Zigarettenrauchern auf (Abbildung IV).6 Auch Kombinationen aus respiratorischer Bronchiolitis und HistiozytoseX kommen gelegentlich vor.
Wie ist dies zu erklären?
Die Langerhanszellen (LH-Zellen) sind ein Teil des Immunsystems. Antigene, die inhaliert werden, werden von diesen Zellen aufgenommen, modifiziert und den Immunzellen präsentiert. Daraufhin folgt eine Immunreaktion. Im Tabakrauch befinden sich viele unverbrannte Eiweißstoffe aus der Tabakpflanze. Einige dieser Eiweißstoffe können eine immunologische Abwehrreaktion auslösen.7 Nun erfolgt aber der Antigenkontakt nicht sporadisch, sondern die Lungen werden täglich mit diesen Antigenen überflutet. Die LH-Zellen sind daher überfordert und reagieren auf diese Flut an Antigenen mit einer Zellvermehrung. Durch die Antigenpräsentation wird aber auch eine Entzündung ausgelöst: Dabei kommt es zur Zerstörung von Bronchiolen und Alveolen (Lungenbläschen). Die Langerhanszellen sondern eine Reihe von Botenstoffen ab, auf welche die weißen Blutzellen (Leukozyten, besonders eosinophile Granulozyten) reagieren und in den betroffenen Lungenabschnitt einwandern. Diese Leukozyten zerstören ihrerseits alle Lungenabschnitte, die eine Antigenablagerung aufweisen. Folge ist ein immer größerer Ausfall an Lungengewebe, was sich in Atemnot und Krankheitsgefühl äußert.
Etwas anders hat man sich die Entwicklung der respiratorischen Bronchiolitis vorzustellen. Mit dem Tabakrauch kommt es zu einer Überladung der Lungen mit Fremdmaterial und Schadstoffen. Ein Teil wird mittels eines Schleimfilms durch die Flimmerhärchen Richtung Rachen geschoben. Alles, was im Schleim hängen bleibt, wird so ausgehustet oder verschluckt. Alle Stoffe aber, die in die Alveolen gelangen, werden von den Alveolarmakrophagen aufgenommen und abgebaut. Durch die ständige Überflutung der Lungenperipherie ist aber dieses Makrophagensystem überlastet. Diese Zellen akkumulieren in den kleinsten Bronchiolen und den Alveolen und verlegen schließlich deren Lichtung. Durch die Überladung mit Schadstoffen zerfallen die Makrophagen auch immer wieder und setzen aus ihrem Zellleib Stoffe frei, die eine Entzündung auslösen. Ein ähnliches Phänomen ist in der toxischen Pathologie und experimentellen Inhalationstoxikologie als „overload“ gut bekannt.
Warum erkranken nicht alle starken Raucher an einer dieser Erkrankungen?
Es ist augenscheinlich, dass es viel mehr jugendliche starke Raucher gibt als erkrankte Personen. Das heißt, wir wissen derzeit nicht, welche anderen Faktoren noch dazu kommen müssen, damit jemand an HistiozytoseX oder respiratorischer Bronchiolitis erkrankt. Es könnten dies genetische Risikofaktoren sein, oder auch ein besonders empfindliches Bronchialsystem. Die Forschung wird vielleicht in einigen Jahren bessere Erklärungen dazu abgeben können.
Probleme durch immer jüngeres Alter beim Beginn des Zigarettenrauchens
Derzeit unbeachtet von der Öffentlichkeit und den Verantwortlichen des Gesundheitssystems verschiebt sich das Startalter immer mehr zum jugendlichen/kindlichen Alter der Raucher. Kindliche Raucher im Alter von 10 – 12 sind in Österreich keine Seltenheit mehr. Es ist davon auszugehen, dass wir in Zukunft neue Lungenerkrankungen diagnostizieren werden, die damit im Zusammenhang stehen. Die Lungen sind in diesem Alter noch nicht völlig ausgereift, ebenso das Immunsystem der Lungen. D. h. die Schadstoffe des Tabakrauchs einschließlich der Kanzerogene treffen auf ein unreifes System. Das könnte zu einer Reihe von Reifungs- und Funktionsstörungen führen. Zu erwarten sind neue interstitielle und bronchioläre Lungenerkrankungen, aber auch Reifungs- und Funktionsstörungen.
Letztendlich hat der frühe Zeitpunkt des Beginns des Zigarettenkonsums noch eine andere langfristige Auswirkung: Wenn man davon ausgeht, dass die Kanzerogenese in der Lunge bis zum klinisch manifesten Karzinom etwa einen Zeitraum von 15 – 20 Jahren braucht, so kann man erwarten, dass kindliche Raucher bereits mit Mitte 20 bis 30 Jahren an Lungenkarzinom erkranken werden; die Tabaksteuer kann schon jetzt die Kosten der Tabakraucherkrankungen nicht aufwiegen. Wie viel negativer wird die volkswirtschaftliche Bilanz erst dann aussehen, wenn viele Menschen in dieser Alterskategorie aus dem Arbeitsprozess herausfallen – ganz abzusehen von der Tragik für die Betroffenen und ihre Familien.
Referenzen
- Knowles M. R., Boucher R. C., Mucus clearance as a primary innate defense mechanism for mammalian airways, J Clin Invest (2002); 109: 571-577
- Copin M. C., Buisine M. P., Devisme L., Leroy X., Escande F., Gosselin B., Aubert J. P., Porchet N., Normal respiratory mucosa, precursor lesions and lung carcinomas: differential expression of human mucin genes, Front Biosci (2001); 6: D1264-D1275
- Copin M. C., Devisme L., Buisine M. P., Marquette C. H., Wurtz A., Aubert J. P., Gosselin B., Porchet N., From normal respiratory mucosa to epidermoid carcinoma: expression of human mucin genes, Int J Cancer (2000); 86: 162-168
- Mori M., Rao S. K., Popper H. H., Cagle P. T., Fraire A. E., Atypical adenomatous hyperplasia of the lung: a probable forerunner in the development of adenocarcinoma of the lung, Mod Pathol (2001); 14: 72-84
- Ullmann R., Bongiovanni M., Halbwedl I., Petzmann S., Gogg-Kammerer M., Sapino A., Papotti M., Bussolati G., Popper H. H., Bronchiolar columnar cell dysplasia—genetic analysis of a novel preneoplastic lesion of peripheral lung, Virchows Arch (2003); 442: 429-436
- Popper H. H., Bronchiolitis, an update, Virchows Arch (2000); 437: 471-481
- Koethe S. M., Kuhnmuench J. R., Becker C. G., Neutrophil priming by cigarette smoke condensate and a tobacco anti-idiotypic antibody, Am J Pathol (2000); 157: 1735-1743
Univ.-Prof. Dr. Helmut. H. Popper
Institut für Pathologie, Universität Graz
Auenbruggerplatz 25, A-8036 Graz