Bewertung der Studie: „Impact of High-normal Blood Pressure on the Risk of cardiovascular Disease“
Fragestellung:
Der Informationsstand über das cardiovasculäre Risiko bei Patienten mit hoch-normalem Blutdruck (systolisch zwischen 130 und 139 mmHg, diastolisch zwischen 85 und 89 mmHg oder beides) ist gering.
In der vorgestellten Studie wurde das cardiovasculäre Risiko (Tod durch ein cardiovasculäres Ereignis, Myocardinfarkt, Schlaganfall, cardiale Dekompensation) bei Patienten, die ursprünglich weder eine Hypertonie noch sonst eine cardiovasculäre Erkrankung hatten, untersucht.
Methoden:
Die Teilnehmer an der Studie wurden in drei Blutdruckkategorien eingeteilt: optimal (Blutdruck unter 120/80), normal (systolisch zwischen 120 und 129 und/oder diastolisch zwischen 80 und 84 mmHg) oder hoch-normal (systolisch zwischen 130 und 139 und/oder diastolisch zwischen 85 und 89 mmHg).
Die Untersuchungen wurden bei 6.859 Teilnehmern an der Framingham Studie über jeweils 12 Jahre in einem Zeitraum zwischen 1956 und 1986 durchgeführt.
Ergebnisse:
Die Untersuchungen wurden für Männer und Frauen getrennt ausgewertet.
Es ergab sich ein schrittweiser Anstieg des cardiovasculären Risikos bei den Patienten in den jeweils höheren Blutdruckkategorien. Verglichen mit optimalen Blutdruckwerten waren hoch-normale Blutdruckwerte bei Frauen mit einem 2,5 fachen und bei Männern mit einem 1,6 fachen cardiovasculären Risiko behaftet. Dieses Ergebnis blieb allerdings nur bei Männern signifikant, wenn die Daten als zeitabhängige Variablen (der Untersuchungszeitraum erstreckte sich über 4 Dekaden!) adjustiert wurden.
Weiters wurden auch altersabhängige Unterschiede untersucht. Dabei zeigte sich erwartungsgemäß, dass die kumulative Inzidenz cardiovasculärer Ereignisse bei älteren Patienten höher war als bei jüngeren. Bei Patienten mit hoch-normalem Blutdruck betrug das Risiko im Alter von 35 bis 64 Jahren 4% bei Frauen bzw. 8% für Männer und stieg bei älteren Patienten (65 bis 90 Jahre) auf 18% bei Frauen bzw. 25% bei Männern an.
Schlussfolgerung der Autoren:
Die Autoren stellten fest, dass die Assoziation zwischen Blutdruckwerten im oberen Normbereich und erhöhtem cardiovasculären Risiko, die Frage nach einer Therapiebedürftigkeit aufwirft. Theoretisch könnten nach Berechnungen der Autoren bei älteren Männern bzw. Frauen von 28 (Männer) bzw. 41 (Frauen) behandelten Fällen je ein größeres cardiovasculäres Ereignis innerhalb von 5 Jahren „verhindert“ werden.
Nach Meinung der Autoren unterstreichen die Ergebnisse die Notwendigkeit weiterer Studien, um festzustellen, ob insbesondere bei älteren Patienten und bei Patienten mit mehreren Risikofaktoren, deren Blutdruck im oberen Normbereich liegt, von einer medikamentösen Blutdrucksenkung profitieren.
S.O.M.-Analyse:
Stufe I: Wirkungsnachweis
Es handelt sich um eine prospektive offene Studie mit klaren und relevanten Endpunkten. Eine gewisse Einschränkung erfahren die Ergebnisse, weil die Einteilung der Patienten in die drei Blutdruckkategorien lediglich auf einer einzigen Blutdruckmessung beruhte. Da sich die Beobachtungszeit der Studie über 4 Dekaden hinzog, ist eine gewisse Einflussnahme zeitbedingter Faktoren (Bias) auf die absolute Zahl der Ereignisse nicht auszuschließen. Statistisch signifikante Ergebnisse konnten eigentlich nur für Männer erhoben werden, insbesondere wenn die Ergebnisse als zeitabhängige Variablen berechnet wurden.
Eine weitere Limitation der Studie ist es, dass die Inzidenz der coronaren Ereignisse bei den hoch-normalen Blutdruckpatienten zwar für zwei verschiedene Altersgruppen berechnet wurden, aber keinerlei Angaben über das entsprechende Risikoverhalten in den beiden anderen Blutdruckkategorien in diesen Altersgruppen gemacht werden. Trotzdem beziehen sich die Autoren in ihren spekulativen Schlussfolgerungen bezüglich eventueller Therapieeffekte in erster Linie auf die älteren Patienten mit hoch-normalen Blutdruckwerten, für die in Wirklichkeit, wie gesagt, keine Vergleichsdaten vorliegen.
Stufe II: Quantitative Effekte (Relevanz)
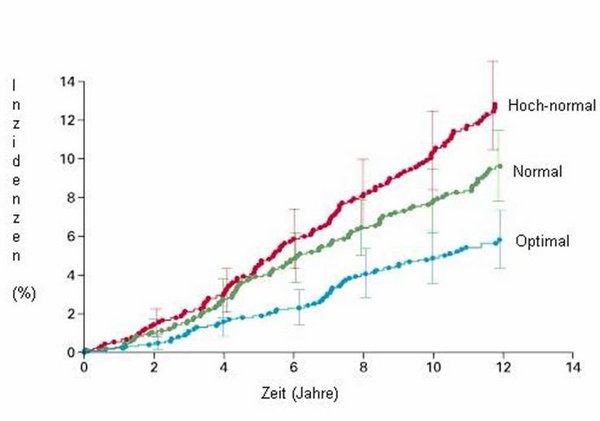
Die quantitativen Unterschiede zwischen den verschiedenen Blutdruckkategorien bezüglich der Inzidenz von coronaren Ereignissen werden in erster Linie in absoluten und relativen Risikozahlen angegeben (siehe oben). Dabei wird v.a. auf das hohe Risiko bei älteren Patienten zwischen 65 und 90 Jahren verwiesen und auf einen erhöhten Therapieerfolg gerade in dieser Altersgruppe spekuliert. Wie üblich werden auch in dieser Studie Berechnungen angestellt, wonach eine medikamentöse Therapie bei älteren Patienten coronare Ereignisse „verhindert“ werden könnten. Es sei daher erneut betont, dass entsprechend den kumulativen Kurven (siehe Abbildung I) auch Patienten mit normalen und optimalen Blutdruckwerten von koronaren Ereignissen nicht verschont bleiben, sondern dass diese mit einiger Verzögerung das Niveau der hoch-normalen Gruppe erreichen. „Verhindert“ kann ein coronares Ereignis nur dann werden, wenn ein Patient stirbt, bevor das coronare Ereignis eintritt. Dies ist (rein statistisch) nur dann möglich, wenn die Mortalität höher ist als das Coronarrisiko. In diesem Fall wird die Sinnhaftigkeit einer Therapie höchst fraglich, weil die tatsächlichen Effekte für den Patienten kaum mehr relevant sind. Um dies aufzuzeigen, ist in Tabelle I die durchschnittlich erlebbare Zeit bis zum Eintritt eines ersten coronaren Ereignisses bei verschiedenen Altersgruppen für die drei Blutdruckkategorien berechnet (Spalte 1-3). Daraus geht hervor, dass es bei jungen Patienten (z.B. 40 Jahre) mit optimalen Blutdruckwerten um 1,8 Jahre später zu einem coronaren Ergebnis kommt als bei Patienten z.B. mit normalen bzw. um 3,1 Jahre später als Patienten mit einem hoch-normalen Blutdruckwert (Spalte 4-6).
| 1 | 2 | 3 | 4 | 5 | 6 | ||
|
Alter Mann |
Zeit bis zum Eintritt des cardiovask. Ereignisses EEL (a) (hn) |
Zeit bis zum Eintritt des cardiovask. Ereignisses EEL (a) (n) |
Zeit bis zum Eintritt des cardiovask. Ereignisses EEL (a) (o) |
Gewinn hn → n EELG |
Gewinn hn → o EELG |
Gewinn n → o EELG |
|
| 40 | 33,6 | 34,9 | 36,7 | 1,3 | 3,1 | 1,8 | |
| 50 | 25,3 | 26,3 | 27,7 | 1,0 | 2,4 | 1,4 | |
| 60 | 18,2 | 18,7 | 19,4 | 0,5 | 1,2 | 0,7 | |
| 70 | 11,0 | 11,4 | 11,9 | 0,4 | 0,9 | 0,5 | |
| 80 | 6,1 | 6,4 | 6,7 | 0,3 | 0,6 | 0,3 | |
| 90 | 3,6 | 3,7 | 3,8 | 0,1 | 0,2 | 0,1 |
Im Gegensatz dazu wird der Gewinn zwischen den drei Gruppen in den höheren Altersstufen zunehmend geringer. Dies bedeutet, dass der erreichbare Gewinn einer eventuellen Blutdrucksenkung vom hoch-normalen in den optimalen Bereich im Gegensatz zum Postulat der Autoren der Studie mit zunehmendem Alter abnimmt, obwohl die Inzidenz der coronaren Ereignisse im Alter zunimmt (Spalte 4-6). Es ist daher offensichtlich ein Trugschluss, wenn die Autoren aus der hohen Inzidenz von Ereignissen eine hohe Effektivität einer Blutdrucksenkung ableiten, weil dabei die geringe Lebenserwartung bzw. hohe Gesamtmortalität bei alten Menschen nicht berücksichtigt wurde.
Dieser Sachverhalt kann auch durch die Berechnung des Lebenszeitrisikos (=die Wahrscheinlichkeit im Laufe des weiteren Lebens ein coronares Ereignis zu erleiden) gut demonstriert werden. In Tabelle II ist das Lebenszeitrisiko für verschiedene Altersgruppen in den drei Blutdruckkategorien bei Männern berechnet. Obwohl die 10-Jahres Inzidenzen in jungen Jahren mit 8% deutlich niedriger liegen als im hohen Alter (25%), sinkt die Wahrscheinlichkeit im Laufe des Lebens noch ein coronares Ereignis zu erleben (Lebenszeitrisiko!) naturgemäß mit zunehmendem Alter von 40. bis zum 90. Lebensjahr in allen drei Gruppen (Tabelle II, vertikale Spalten 1-3). Auch der Gewinn durch niedrige Blutdruckwerte (Spalten 4-6: Differenzen zwischen den Blutdruckkategorien) nimmt mit steigendem Alter ab. Daraus ergibt sich, dass ein höherer Blutdruck im Alter vergleichsweise ein wesentlich geringeres Coronarrisiko darstellt als in jüngeren Jahren. Während z.B. bei einem 40-ig jährigen Patienten mit hoch-normalem Blutdruck das Lebenszeitrisiko für eine coronare Herzkrankheit um 17% höher liegt als bei einem Patienten mit optimalem Blutdruck, so beträgt dieser Unterschied bei einem 80-ig jährigen Patienten nur noch 4,5% bzw. mit 90-ig Jahren nur mehr 2,5% (Tabelle II, Spalte 5). Wenn also die Autoren der Studie es nicht für zweckmäßig erachten, jüngere Patienten mit hoch-normalen Blutdruckwerten zu behandeln, so gilt dies viel mehr für ältere Patienten, weil durch ihre geringe Lebenserwartung die Vorteile minimal sind.
| 1 | 2 | 3 | 4 | 5 | 6 | 7 | |
|
Alter (LE) Jahre |
hoch-normal (hn) |
normal (n) |
optimal (o) |
Gewinn hn → n EELG |
Gewinn hn → o EELG |
Gewinn n → o EELG |
Unnfallrisiko (Verletzung/ Tod) |
| 40 (35a) | 46% | 37% | 29% | 9% | 17% | 8% | 35% |
| 50 (26a) | 40% | 32% | 25% | 8% | 15% | 7% | 19% |
| 60 (18a) | 34% | 27% | 21% | 7% | 13% | 6% | 13% |
| 65 (15a) | 32% | 26% | 20% | 6% | 12% | 6% | 11% |
| 70 (10a) | 22% | 18% | 14% | 4% | 8% | 4% | 7,3% |
| 80 (6a) | 12% | 9,7% | 7,5% | 2,3% | 4,5% | 2,2% | 4,3% |
| 90 (3a) | 6,5% | 5,2% | 4,0% | 1,3% | 2,5% | 1,2% | 2,1% |
Stufe III: Verhältnismäßigkeit
Bei der Analyse der Verhältnismäßigkeit müssen die Nachteile bzw. der Aufwand gegen die Vorteile aufgewogen werden.
Das interessante an der vorliegenden Studie ist, dass nicht zwei Therapieoptionen verglichen werden, sondern dass die Frage zu stellen ist, ob überhaupt eine Behandlung von Patienten mit normalen bzw. hoch-normalen Blutdruckwerten als sinnvoll angesehen werden kann.
Festzuhalten ist, dass die Risikounterschiede und die damit verbundenen Gewinne für Patienten mit normalen und optimalen Blutdruckwerten insbesondere bei älteren Patienten minimal sind, so dass auch bei optimaler Blutdrucksenkung nur mit einem geringen Nutzen für die Patienten zu rechnen ist. Da signifikante Unterschiede nur vom oberen Normbereich (hochnormal) in den optimalen Bereich erzielt werden konnten, wäre es auf jeden Fall notwenig bei diesen Patienten, den Blutdruck unter das Niveau von 120/80 zu senken. Dies wäre in vielen Fällen nur mit einer mehrfachen Kombinationstherapie zu erreichen. Es muss daher mit einem hohen Prozentsatz von unerwünschten Wirkungen bzw. Nebenwirkungen gerechnet werden. Zumindest bei älteren Patienten wird es außerdem zu Complianceproblemen kommen, da diese ohnehin meist schon eine Reihe von mehr oder weniger notwendigen Medikamenten einnehmen. Bekanntlich nimmt die Compliance mit der Anzahl der eingenommenen Medikamente – ab drei Arzneimittel deutlich – ab. Man riskiert also, dass möglicherweise die Verordnung von wenig effektiven Medikamenten (deren Nebenwirkungen erheblich sein können) dazu führt, dass für den Patienten wirklich wichtige Substanzen nicht eingenommen werden. Man fragt sich daher, ob man einem 80-ig jährigen Patienten mit einem Blutdruckwert von 130/85 wirklich Antihypertensiva verschreiben soll, mit dem Scheinargument ein Schlaganfall oder Myocardinfarkt könne innerhalb von 5 Jahren bei einem von 40 Patienten „verhindert“ werden oder ob hier nicht das Prinzip der Verhältnismäßigkeit ärztlicher Eingriffe überschritten ist.
Jedenfalls ist das Risiko, bei einem Autounfall verletzt oder getötet zu werden, größer als ein koronares Ereignis zu erleiden, nur weil man den Blutdruck nicht in den optimalen Bereich gesetzt hat (vgl. Tabelle II, Spalte 4-7).1
Jedenfalls sollte vor Durchführung von neuen Studien zur medikamentösen Therapie von normalen Blutdruckwerten zunächst einmal der Einfluss einer geänderten und gesunden Lebensweise bei solchen Patienten untersucht werden.