Familie als Determinante der Gesundheit
Zusammenfassung
Das Konzept von Determinanten der Gesundheit wurde vor mehreren Jahren entwickelt, um Gesundheitspolitik nicht nur im Sinn der Gesundheitsversorgung, sondern auch in einem größeren Politikrahmen zu verankern. Der Einfluss von Familie als positiver als auch negativer Determinante von Gesundheit ist lange belegt und in unterschiedlichen Kulturen und nach unterschiedlichen Messgrößen darstellbar. Die Vermittlung dieses Einflusses basiert sowohl über positive direkte Faktoren (main effect model) als auch indirekt über die Abfederung von Stresssituationen durch familiäre Beziehungen (stress buffering model). Ebenso wirkt Familie oft auch als negative Determinante für Gesundheit (social strain model), wenn familiäre Beziehungen zu Bruch gehen, Angehörige gepflegt oder entbehrt werden müssen. Generell zählt die Anzahl und auch die Güte der engen familiären Beziehungen zu den Determinanten für die Gesundheit eines Individuums. Die entsprechende Unterstützung durch das politische System muss daher als eine notwendige Maßnahme auch der langfristigen Gesundheitspolitik gelten.
Schlüsselwörter: Familie und Ehe als Determinanten der Gesundheit, Sozioökonomie, soziale Beziehungen
Abstract
The concept of determinants of health was developed several years ago to understand health policies not only in the sense of health care provision, but to anchor it in a broader understanding of the political frame. Especially the positive influence of family as a positive determinant of health is proven for a long time across different cultures and according to different measures. The causal pathway for this influence goes both through direct positive effects (main effect model) as well as indirect effects through the buffering of stressful situations by family relations (stress-buffering model). But in addition family works as a negative determinant of health (social strain model) through e. g. broken relationships. In general both the number and more importantly the quality of those relations function as essential determinants of health. The proper support of high quality family relations by the political system must therefore be seen as a necessary policy measure of a long term health policy.
Keywords: Family and marital status as determinants of health, socioeconomy, intimate social relations
Was sind Determinanten der Gesundheit?
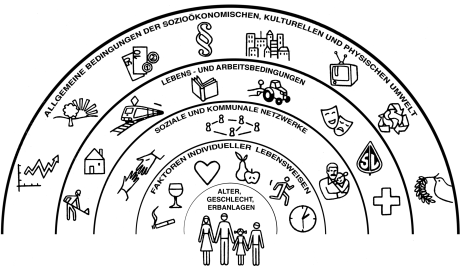
Gesundheitsdeterminanten sind Einflussfaktoren, die auf die Gesundheit der Bevölkerung wirken. Dahlgren & Whitehead haben die wichtigsten Einflussfaktoren der physischen und sozialen Umwelt dargestellt (Abb. 1).1 Diese Faktoren sind ein wichtiger Ansatz für die Gesundheitsförderung, die in den letzten Jahrzehnten die ursprünglichen Ansätze von Gesundheitserziehung zu ergänzen bzw. zu ersetzen versuchten. Insbesondere in der Frage der Gesundheitspolitik nehmen die Gesundheitsdeterminanten einen immer wichtigeren Stellenwert ein, da darin die Abhängigkeit verschiedener Politikbereiche deutlich wird und Gesundheitspolitik immer besser als Querschnittsmaterie verschiedener Politikfelder verstanden werden kann.
Eine der wichtigsten Determinanten für Gesundheit stellt das Feld des sozialen Gefälles (social gradient) dar. Wilkinson und Marmot haben diese „sozialen Determinanten der Gesundheit“, die sowohl materielle als auch psychosoziale Ursachen tragen, für den Europa Chapter der WHO umfassend beschrieben. Auch in den reichen westeuropäischen Volkswirtschaften tragen diese Determinanten zu markanten Unterschieden im Gesundheitsstatus gemessen an der Lebenserwartung bestimmter Bevölkerungsgruppen bei. Zu den wichtigsten sozialen Determinanten zählen geringes verfügbares Einkommen, Stress, Mängel in der frühen Kindheit, soziale Ausgrenzung, Arbeitsbedingungen bzw. Arbeitslosigkeit, soziale Unterstützungen, Verfügbarkeit von Suchtmitteln bzw. entsprechenden Lebensmitteln sowie Verkehrsbedingungen.
Für das uns vorliegende Thema sind vor allem die Determinanten der sozialen Unterstützung, aber auch der sozialen Ausgrenzung und gewisse Umstände in der frühen Kindheit zu betrachten. Der hohe Grad der sozialen Integration weist in vielen Studien eine klare Korrelation mit einer verringerten Mortalität auf und erweist sich als starker Schutzfaktor für Gesundheit als auch für Krankheitsbewältigung bzw. Rehabilitationserfolg. Unterstützende Beziehungen können zu gesünderen Verhaltensweisen ermutigen, während soziale Isolation vermehrt zu Depressionen und chronischen Erkrankungen führen. Sozialer Zusammenhalt definiert sich dabei jedoch immer über die „Qualität der sozialen Beziehungen und das Vorhandensein von Vertrauen und gegenseitigen Verpflichtungen und Respekt in der Gemeinschaft oder in der Gesellschaft“.3
Wie sich in diesem Zusammenhang das soziale Gefüge der Familie darstellt, wollen wir in diesem Artikel untersuchen und darstellen.
Familie als Determinante der Gesundheit
Als eine der wichtigen sozialen Determinanten von Gesundheit hat sich das soziale Netzwerk der Familie etabliert. Über verschiedenste kulturelle Umstände hinweg und anhand von unterschiedlichsten Krankheitsbildern wurde die Zugehörigkeit zu bzw. das Zusammenleben in einer Familie als Schutzfaktor für Gesundheit beschrieben.4
Im Rahmen jeder Beschäftigung mit dem Thema Familie ist die Definition dieser sozialen Einheit wichtig und zugleich schwierig, da die Vergleichbarkeit der Daten u. U. unmöglich wird. In den meisten Studien wird Familie als verheiratetes Ehepaar mit Kindern definiert, wobei entweder die Eltern in ihrer Rolle als Ehepartner oder die Kinder in ihrer Rolle als Familienmitglieder betrachtet werden.
In Österreich sind wie in allen westlichen Gesellschaften seit den letzten Jahrzehnten Veränderungen bei den Familientypen zu verzeichnen. Seit den 1970er-Jahren ist ein dauernder Rückgang der Zahl an Ehepaaren mit Kindern und eine steigende Zahl von Lebensgemeinschaften sowie AlleinerzieherInnen zu beobachten. Es werden weniger Kinder geboren, und die Mütter sind bei der Geburt des ersten Kindes älter.5
Global haben Erwachsene, die in einer Familie respektive einer Ehe leben, die höchste Lebenserwartung (siehe Tab. 1), gefolgt von niemals verheirateten Menschen sowie verwitweten. Die geringste Lebenserwartung besitzen nach diesen Angaben Geschiedene oder getrennt lebende Menschen.
| Relatives Mortalitätsrisiko | |
|---|---|
| Verheiratet | 1,00 |
| Verwitwet/allein lebend | 1,11 (1,08 – 1,14) |
| Geschieden/getrennt | 1,16 (1,09 – 1,23) |
| Unverheiratet/allein lebend | 1,11 (1,07 – 1,15) |
Kinder zeigen ebenfalls die niedrigste Mortalität innerhalb einer funktionierenden Familie mit zwei Eltern, Kinder allein erziehender Eltern haben ein 50% höheres Mortalitätsrisiko. Kinder in größeren Familien zeigten ebenfalls ein erhöhtes Mortalitätsrisiko.7
Der Einfluss von Familie auf Gesundheit lässt sich differenzierter in drei Bereichen darstellen: zunächst in der frühen Kindheit, die die Gesundheit im Erwachsenenalter beeinflusst. Sodann in der sozialen Unterstützung, die Familie bieten kann, jedoch danach auch im sozialen Stress, den Familie verursachen kann – sowohl durch das Nicht-Funktionieren der unterstützenden Aspekte der Familie in Konflikt- oder Streitfällen, als auch durch die Belastungen, die durch familiäre Aufgaben entstehen.
… in der frühen Kindheit
Die Grundlagen der Gesundheit beim Erwachsenen werden in der frühen Kindheit und vor der Geburt festgelegt.8 Die Gesundheit im Kindesalter bestimmt den Gesundheitszustand während des gesamten Lebens und wird bis in die nächsten Generationen weiter getragen.9 Die Entwicklung im frühen Alter beeinflusst die physischen, sozialen und kognitiven Domänen wie Emotionen und Sprache, die wichtige Voraussetzungen für das Lernen, die soziale Gemeinschaft und die Gesundheit sind.10
Die sozioökonomischen Ressourcen in der Familie, vor allem die Ausbildungsleistung der Eltern, können die Gesundheit der Kinder beeinflussen. Ein niedriges Familieneinkommen hat einen negativen Einfluss auf die kognitive Entwicklung und schränkt die Chancen auf eine höhere Ausbildung und damit auch die Chance, sich selbst versorgen zu können, ein.
Ausbildung ist auch eine wichtige Determinante für gutes Einkommen. Gut ausgebildete Eltern haben jedoch oft höhere Erwartungen an die Leistungen ihrer Kinder, was sich wiederum negativ auf die Entwicklung auswirken kann.11
Eltern mit weniger individuellen Ressourcen können die Gesundheit des Kindes schon vor der Geburt erheblich beeinflussen. Ein ungesunder Lebensstil der Eltern wie z. B. schlechte Ernährung, Tabak und starker Alkoholkonsum etc. erhöhen das Risiko für Infektionen beim Kind und Herzkreislauf-Erkrankungen im Erwachsenenalter.12 Zählt man im Kindesalter zu einer sozioökonomisch benachteiligten Gruppe, erhöht dies im Erwachsenenalter die Wahrscheinlichkeit eines höheren Blutdrucks. Besonders Faktoren vor der Geburt und im Säuglingsalter wie Geburtsgewicht und Stillen determinieren den Blutdruck im Erwachsenenalter. Ein hoher Blutdruck führt als entsprechend großer Risikofaktor zu Herz-Kreislauf-Erkrankungen.13
Ökonomische Probleme im Kindesalter können auch eine starke Auswirkung auf die physische und mentale Gesundheit im Erwachsenenalter haben. Eine schwedische Studie belegt, dass Kinder, die in einer Familie mit niedrigem Einkommen aufwachsen und zusätzlich soziale Unterstützung vom Staat bekommen, ein größeres Risiko früherer Mortalität besitzen als Kinder, die in Familien ohne ökonomische Probleme aufwachsen. Kinder in benachteiligen Familien haben eine höhere Suizid- und Suchtrate und weisen weiters eine begrenztere soziale Entwicklung und Ausbildung auf.14
Modin zeigt in einer Longitudinalstudie an über 14.000 Kindern aus dem frühen 20. Jahrhundert aus Schweden, dass sogar die Geburtsrangfolge entscheidende Einflüsse auf die Gesundheit haben können, indem Kinder, die später in der Geschwisterrangfolge geboren wurden, eine geringere Lebenserwartung zeigen.15 Ein Teil der Erklärung steckt darin, dass Kinder der späteren Rangfolge oft früh einem Unfalltod (z. B. Ertrinken) erliegen. Aber es wurden auch weitere Faktoren aufgezeigt wie schlechtere Schulbildung und höhere Anfälligkeit für chronische Erkrankungen, die auf eine gesundheitliche Benachteiligung dieser Kinder schließen lassen.
Soziale Determinanten: Bildung
Es ist anerkannt, dass Personen mit guter Ausbildung eine höhere Lebenserwartung haben als Personen mit schlechter Ausbildung. Sozial benachteiligte Gruppen sind häufiger krank und sterben früher als Menschen, die in gehobenen sozialen Positionen leben.16 Das erhaltene Gesundheitswissen von der Schule kann zu einem besseren Gesundheitsverhalten führen. Bewusstsein und Wissen über die Gesundheit ist notwendig, um die eigene Lebenssituation verändern zu können (Empowerment).17
Soziale Interaktion mit gut ausgebildeten Freunden, Arbeitskollegen und Nachbarn etc. scheint eine positive Auswirkung auf die Gesundheit und das Gesundheitsverhalten zu haben. Der Grad der Ausbildung von Familienmitgliedern und der Gemeinde beeinflusst die Mortalität des Individuums.
Forschungen belegen, dass individuelle Ausbildung und sozioökonomische Ressourcen große Bedeutung für die Gesundheit und Mortalität haben. Jedoch wurde außer Acht gelassen, welche Bedeutung die Ausbildung und die sozioökonomischen Ressourcen von anderen Familienmitgliedern für die Gesundheit haben. Eine norwegische Studie hat gezeigt, dass die Ausbildungsleistung (und sozioökonomischen Ressourcen) von Familienmitgliedern eine Auswirkung auf die Mortalität hat. Allerdings ist die individuelle Ausbildungsleistung für die Gesundheit immer noch wichtiger als die Ausbildungsleistung der Lebenspartner/Geschwister.18
… in sozialen Beziehungen
Soziale Unterstützung sowie Freundschaften, gute zwischenmenschliche Beziehungen und ein starkes stützendes soziales Netz sind gute Voraussetzungen, um eine umfassende Gesundheit zu entwickeln.19
Ein viel zitiertes Beispiel für den besseren Zusammenhalt unter Familien und dessen Auswirkung auf Gesundheit wird von der Latino-Bevölkerung in den Vereinigten Staaten wiederholt berichtet. Latinos besitzen im Vergleich zu ökonomisch gleichgestellten Bevölkerungsschichten anderer Rassen eine höhere Lebenserwartung, die sich auf diesen Umstand zurückführen lässt.20
Dabei unterscheidet man allerdings zwei Faktoren: einerseits die soziale Integration oder die funktionelle Unterstützung, die jemand erfährt, und andererseits die strukturelle Unterstützung, zu der in erster Linie die Familie zählt.
An der zitierten ethnischen Gruppe der US-amerikanischen Latinos wurde gezeigt, dass physische Gesundheit primär durch die strukturelle Unterstützung auf individueller Ebene vermittelt wird, während mentale Gesundheit eine Funktion der sozialen Integration bzw. funktionellen Unterstützung (emotionale Zuwendung, etc.) im Familienverband ist.21
Soziale Unterstützung bei Alter und Krankheit
Studien haben festgestellt, dass soziale Unterstützung eine wichtige Rolle für die psychologische und physische Wiederanpassung der Patienten spielt.22
Beim Herz-Kreislauf erkrankten Patienten ist die Familienunterstützung eine wichtige Gesundheitsdeterminante. Die Qualität der Beziehung hat eine prognostische Signifikanz auf die Morbidität und Mortalität bei herzerkrankten Patienten.23 Soziale Isolation und der Mangel an sozialer Unterstützung sind Risikofaktoren für Herz-Kreislauf Erkrankungen und auch ein negativer Prognosefaktor für Patienten mit festgestellter Herz-Kreislauf Erkrankung.24 Bypassoperierte Patienten, die vor der Operation alleine leben, leiden nach der Operation öfter an depressiven Symptomen, Beklemmungen und Hoffnungslosigkeit als Personen, die mit jemandem zusammenleben. In Gruppen mit wenig familiärer Unterstützung berichten Frauen im Vergleich zu Männern von einer schlechteren subjektiven Gesundheit. Eine ausgeprägte Familienunterstützung bei bypassoperierten Patienten scheint wichtig, um sich gesundheitlich zu erholen, da familiäre Unterstützung mit psychologischem Wohle verbunden ist.25 Analoge Beobachtungen gibt es auch für den Schlaganfall.
Auch pflegende Angehörige sind eine wichtige Unterstützung, vor allem für Krebspatienten in der palliativen Phase, wenn sie zu Hause sind. Sie können den Patienten mit praktischer und emotionaler Hilfe unterstützen. Nicht zuletzt gilt gute soziale Vernetzung auch als wesentlicher Präventionsfaktor für das Auftreten einer Demenz bzw. von Morbus Alzheimer.
Ehe als besondere Form der sozialen Beziehung
Verheiratete Paare haben eine niedrigere Mortalität im Vergleich zu nicht verheirateten Paaren.26 In einer Meta-Studie, die über 280.000 Probanden inkludierte, konnte Johnson nachweisen, dass sowohl die Gesamtmortalität, als auch die Morbidität für kardiovaskuläre Erkrankungen, onkologische Erkrankungen und andere Erkrankungen bei verheirateten Partnern am niedrigsten lag.27
Personen in Beziehungen haben eine bessere Gesundheit und ein höheres Wohlbefinden aufgrund von Kohabitation, ökonomischer Stabilität und sozialem Zusammenhalt. In Beziehungen kann die Motivation für Verhaltensänderungen größer sein, was zu gemeinsamen Bemühungen führen kann. Eheliche Beziehungen haben auch ein besseres Vermögen, Stress abzubauen.28 In ehelichen Beziehungen findet oft ein Wissensaustausch über Gesundheitsförderung, Krankheiten und Behandlungen statt, was großen Einfluss auf den Partner haben kann. Wenn beide Partner in einer Ehe gut ausgebildet sind, ist die Lebenserwartung im Vergleich zu anderen Ehen, wo nur einer der Partner gut ausgebildet ist, noch höher.29
Die Mortalitätsunterschiede sind jedoch unterschiedlich je nach Diagnose. Tab. 2 zeigt die Odds Ratios für alleinstehende Menschen vs. Verheiratete, an bestimmten Erkrankungen zu sterben.30 Die einzige Diagnosegruppe, die ein erhöhtes Risiko für verheiratete Frauen aufweist, ist der Brustkrebs.
| Onkologische Erkrankungen | 1,19 |
|---|---|
| Kardiovaskuläre Erkrankungen | 1,54 |
| Schlaganfall | 1,63 |
| Atemwegserkrankungen | 1,96 |
| Verkehrsunfälle | 1,85 |
| Andere Unfälle | 2,24 |
| Selbstmord | 2,17 |
Grundsätzlich sind nicht alle ehelichen Beziehungen mit besserer Gesundheit verbunden, da vor allem die Qualität der Beziehung eine wichtige Rolle spielt. Eheliche Beziehungen mit Problemen haben eine negative Auswirkung auf die Gesundheit und sind mit einer höheren Morbidität und Mortalität verbunden.31 Die Qualität einer Beziehung wird oft mit Zufriedenheit gemessen.32 Ähnliche Ergebnisse gibt es auch für unverheiratete Menschen mit geistlichen Berufen, wie Priester und Mitglieder klösterlicher Gemeinschaften, die ebenfalls qualitätsbezogen eine verbesserte Gesundheit gegenüber aus anderen Gründen unverheirateten Personen aufweisen.
Die soziale Ausgrenzung bzw. Isolation lässt sich auch als Determinante messen, nachdem die Lebenserwartung von niemals verheirateten Frauen höher ist als von geschiedenen oder getrennt lebenden Frauen.33 Andere Studien zeigen auch, dass verwitwete Ehepartner immer noch eine höhere Lebenserwartung aufweisen als geschiedene Ehepartner.34 Vor allem Männer zeigen kurz nach der Scheidung ein extrem erhöhtes Mortalitätsrisiko, das insbesondere als aggressives Verhalten infolge depressiver Episoden gedeutet wird.35
Erst jüngst wird über die eigentlichen gesundheitsfördernden Faktoren des ehelichen Bündnisses geforscht und die erhobene Mortalität differenziert nach Kohabitation, Ehestand und Nachkommen im eigenen Haushalt erhoben. Der Stand der Forschung ist auf diesem Gebiet allerdings noch offen.36 Aus allen Resultaten geht jedoch hervor, dass für Frauen die Anwesenheit eines Partners die Mortalität senkt, die Anwesenheit von pflegebedürftigen Kleinkindern jedoch erhöht. Bei Männern weisen die Daten darauf hin, dass jede Form der Familie zu einer Senkung der Mortalität führt.
Es gibt den Familienstand und die Gesundheit betreffend jedoch geschlechtsspezifische Unterschiede. Studien zeigen, dass nicht verheirate Frauen ein bis zu 50% höheres Mortalitätsrisiko haben als verheiratete Frauen, unverheiratete Männer hingegen einem um 250% erhöhten Mortalitätsrisiko unterliegen.37
Ehe als gesundheitliche Schicksalsgemeinschaft
Der Gesundheitsstatus von Ehepartnern weist auch eine starke Korrelation auf,38 wofür sich mehrere Erklärungen ergeben haben: Einerseits gibt es offensichtlich eine Selektion unter Heiratssuchenden, die zu einem Matching von Krankheits- bzw. Gesundheitsrisiken führt, das sich auch über Determinanten wie gemeinsame soziale Schicht und Ausbildungsstand erklären lässt.39 Darüber hinaus beeinflussen sich Mann und Frau in ihrem Lebensstil wie bei der Diät oder dem Rauchverhalten und leben unter den gleichen externen Risikofaktoren ihrer Umgebung.40 Männer haben im Vergleich zu Frauen oft einen risikoreicheren Lebensstil, der die Gesundheit negativ beeinflussen kann. Frauen haben den Männern gegenüber oft ein besseres Gesundheitsverhalten.41 Nach Abzug all dieser Erklärungsfaktoren verbleibt aber immer noch ein Rest von 33%, der auf einen direkten Einfluss des Zusammenlebens hinweist, der die gegenseitige Gesundheit beeinflusst.42
Sozialer Stress durch Familie
Der Verlust eines Bekannten hat oft eine schlechte Auswirkung auf die emotionale und physische Gesundheit. Ein schmerzlicher Verlust des Gatten oder der Gattin ist mit einem erhöhten Risiko für Entzündungskrankheiten sowie Morbidität und Mortalität verbunden. Männer weisen in Bezug auf einen schmerzlichen Verlust ein erhöhtes Risiko für Mortalität auf.43 Frauen haben eine längere Lebenserwartung und sind deshalb im Alter häufiger mit der Bewältigung des Partnerverlusts und der Problematik der eigenen Pflege konfrontiert.44
… bei Erkrankungen und im Alter
Bei Krankheit ist die soziale und familiäre Unterstützung eine wichtige Gesundheitsdeterminante und sollte deshalb nicht nur aus der Sicht des Patienten, sondern auch aus der Sicht der versorgenden Personen (Familie, Pfleger etc.) analysiert werden. Okkonen & Vanhanen meinen, dass Patienten mit wenig familiärer Unterstützung deshalb zusätzliche Unterstützung von der Gesundheitsfürsorge bekommen sollten.45
Zu einem großen Teil findet die Pflege im familiären Umfeld statt. Trotz zunehmender Erwerbstätigkeit von Frauen wird die Pflege von Angehörigen nach wie vor hauptsächlich von Frauen erbracht. Oft stellt sie einen zusätzlichen Bereich dar, der mit der Erwerbs-, Haus- und Familienarbeit in Einklang zu bringen ist.
Es gibt unterschiedliche Motive für die Übernahme der Angehörigenpflege. Diese kann von positiven Beweggründen wie Liebe und Zuneigung getragen werden, aber auch von negativen wie z. B. Angst vor Stigmatisierung durch die soziale Umwelt oder familiären Druck. Überwiegend positive Motive führen aber nicht zwangsläufig dazu, dass die Pflege mit weniger Belastungen einhergeht.46 Überbelastung kann zu körperlichen und psychischen Erkrankungen führen, die die Lebenserwartung und die Lebensqualität beeinflussen können.47 Wenn die Pflege stressreich und belastend erlebt wird, ist das Sterblichkeitsrisiko bei pflegenden Ehegatten um 63 Prozent höher als im Normalfall.48 Die Forschung hat gezeigt, dass Personen, die ihre Gattin oder ihren Gatten versorgen, öfter an Demenz und auch an Depressionen und Beklemmungen leiden.49 Hier zeigt sich auch ein weiterer Faktor der Abhängigkeit des Gesundheitsstatus der Ehepartner voneinander.
Allein für Großbritannien würden jedoch die Kosten, die entstehen würden, falls allein die pflegenden Angehörigen von Schlaganfallpatienten durch soziale Institutionen ersetzt werden müssten, mit rund 672 Mio. Pfund (ca. 900 Mio. Euro) beziffert.50
… als Doppelbelastung von Beruf und Familie
Als wesentliche Determinanten für die Gesundheit von Frauen und Männern gilt das biologische Geschlecht (sex) und die sozial konstruierte Geschlechterrolle (Gender). Geschlecht und Gender zeigen ihre Auswirkungen auf die Gesundheit in engem Zusammenhang mit anderen sozialen Ungleichheiten wie Bildungs- und Einkommensschicht oder der Zugehörigkeit einer ethnischen Bevölkerungsgruppe.51
Ergebnisse schwedischer Studien zeigten, dass Frauen im Vergleich zu Männern höhere Stresswerte (Speichelmessung der Stresshormone Epinephrine, Norepinephrin und Cortisol) aufweisen. Vor allem waren große Unterschiede in den Stresswerten nach der Arbeit zu verzeichnen. Bei den Männern sinken die Werte nach der Erwerbstätigkeit und bei den Frauen bleiben sie relativ konstant. Eine Erklärung dafür ist vermutlich die Doppelbelastung von Erwerbstätigkeit und Haus- und Familiearbeit.52 Die Doppelbelastung bezahlter und unbezahlter Arbeit sowie die Segmentierung am Arbeitsmarkt sind häufige vorkommende Erklärungen für die höhere Krankmeldungsrate bei den erwerbstätigen Frauen in Schweden.53 Eine weitere Studie zeigte, dass Frauen im Vergleich zu Männern doppelt so viele Tage krankgemeldet waren.
Eine Doppelbelastung (bezahlte und unbezahlte Arbeit) bei Frauen und Männern, die zu einer höheren Bildungs- und Einkommensschicht gehören, scheint kein erhöhtes Risiko für Krankmeldungen darzustellen. Mögliche Erklärungen sind, dass Personen, die in diesen Verhältnissen leben, die Verteilung der Haus- und Familienarbeit leichter fällt. Sie sind jedoch auch motivierter und gehen eher trotz Krankheit in die Arbeit.54
Die soziale Stellung der Frauen beeinflusst auch die Gesundheit der Kinder. In einer Studie wurden folgende Gesundheitsfaktoren analysiert: politisches Engagement, ökonomische Autonomie, Erwerbstätigkeit, Gehalt sowie zunehmende Autonomie bei der Familienplanung. Diese Gesundheitsfaktoren haben eine signifikant positive Wirkung auf die Gesundheit der Kinder wie z. B. Geburtsgewicht, Säuglingssterblichkeit, Jugendmortalität, Jugendschwangerschaft und Schulabschluss.55
Die Arbeitsbedingungen bzw. Arbeitszeiten der Eltern können sich negativ auf die Gesundheit des Kindes auswirken. Vor allem das Arbeiten außerhalb der normalen Arbeitszeiten kann zu einer erhöhten emotionalen Belastung führen. Weitere Folgen können Benimmschwierigkeiten und Kinderstress sein. Benachteiligte Familien (Eltern ohne gelernte Profession oder mit schlechter Ausbildung) sind darüber hinaus stärker von geringen Einkommen und unangenehmen Arbeitszeiten gefährdet (Abend, Nacht oder Wochenende), was zu einem häufig vorkommenden Auftreten multipler Negativdeterminanten von Gesundheit führt.56
Der Schutzfaktor der Ehe kommt insbesondere Frauen zugute, die nicht außer Haus arbeiten – also insbesondere im Vergleich von allein erziehenden Müttern zu Müttern, die in aufrechter Ehe leben.57 Bei voll berufstätigen Frauen ist der Schutzfaktor durch die Ehe nicht mehr nachweisbar.
Eine besondere Benachteiligung von allein erziehenden Müttern zeigt sich auch in Daten aus Großbritannien und Finnland, die gerade bei Alleinerziehern die „multiple burden“ Hypothese verwirklicht sehen, während sich bei Müttern mit Ehepartner die „multiple attachment“ Hypothese bewahrheitet hat, wonach die sozialen Strukturen der Familie die Doppelbelastung des Berufsalltags im Bezug auf subjektive und objektive Gesundheitsdaten kompensieren können.58
Die immer häufiger gegebene Vaterlosigkeit ist aber auch als Ausdruck des Kampfes gegen die Autorität modern und stellt den Versuch dar, Hierarchien abzubauen. Die Abschaffung des Patriarchates mündet daher in den Siegeszug der Demokratie – „alle Menschen werden Brüder“ – wo dann der Patriarch als Familienoberhaupt ausgedient hat und über die Kollektivierung der Erziehung die Familie als Struktur in Frage gestellt wird.59
Gewalt in der Familie
Eines der traurigsten Kapitel im Zusammenhang mit den gesundheitlichen Auswirkungen von Familie stellt das Thema „Gewalt in der Familie“ dar. Gewalt in der Familie ist sicherlich die negativste Determinante für Gesundheit, die durch das Familienleben induziert wird.
Gerade bei Gewalt gegen Kinder kommt es häufig zu lebenslangen Folgeerscheinungen, sowohl auf psychischer als auch indirekt auf physischer Ebene. Speziell viele Suchterkrankungen sind auf Gewalt in der Familie zurückzuführen.
Für eine detaillierte Darstellung des Themas Gewalt in der Familie, dass gerade durch die jüngst in Österreich wie auch in anderen europäischen Ländern wieder entdeckten Gräueltaten traurige Berühmtheit erlangt hat, verweisen wir hier auf einen weiteren Artikel in diesem Heft.60
Erklärungsmodelle
Als Modelle für die Erklärung des dargestellten Effekts von Familie als Determinante von Gesundheit haben sich mehrere Theorien entwickelt, die immer stärker auch mit validierten Daten belegt werden können:61
Das „main effects model“ basiert auf direkten Effekten durch das soziale System Familie. Dazu zählen, wie bereits beschrieben, die gesundheitsfördernden Aspekte der Familie, die durch die Vermittlung von gesunden Lebensweisen und durch die ökonomische Voraussetzung für die Wahrnehmung derselben sorgen. Dazu zählen auch Gesundheitsinterventionen, die z. B. dazu führen, dass Mitglieder von Familien häufiger und schneller den Arzt aufsuchen als Alleinstehende.62 Aber auch eine Reihe von Alltagsfunktionen, wie die Abstimmung von Entscheidungen mit engen Vertrauten und die Motivation für die Umsetzung von gesundheitsförderndem Verhalten durch Familienmitglieder, tragen in diesem Modell zu einem verbesserten Gesundheitsstatus bei. Bei Männern weiß man, dass sich der generelle Lebensstil in einer Familie weniger riskanten Tätigkeiten zuwendet. Das Modell bezieht dabei insbesondere strukturelle Unterstützung und Integration durch die soziale Bindung der Familie mit ein. Diese Effekte wachsen mit der Anzahl der Beziehungsstrukturen, also der Größe der Familie, aber auch mit der Güte dieser Strukturen, wie dies insbesondere in der Ehegemeinschaft gezeigt wurde.
Das „stress-buffering model“ tritt als Erklärungsmodell auf, um die Verarbeitung von Stress als negativer Determinante von Gesundheit im Rahmen familiärer Beziehungen zu beschreiben. Darunter versteht man insbesondere die Unterstützung und Bereitstellung von materiellen und vor allem emotionalen Ressourcen durch Familienmitglieder. Dieses Modell arbeitet primär mit den funktionellen Unterstützungen, die eine Familie bieten kann, und wird vor allem über die mögliche bzw. tatsächliche Unterstützung, die gewährt wird, gemessen. Insbesondere bei der Betreuung von zu pflegenden Angehörigen, aber auch bei der Bewältigung alltäglicher Stresssituationen kommt dieses Modell zum Einsatz. Viele Ansätze dieses Modells ergeben sich aus dem Konzept der sozialen Ausgrenzung und Isolation, das als Risikofaktor für verschiedenste Krankheiten im Sinne eines Stressors etabliert ist. Auch das stress-buffering Modell nährt sich von der Anzahl der Beziehungen, noch stärker jedoch als das main- effects-Modell über die Güte und Tiefe der bestehenden intimen Beziehungen.
Das „social strain model“ erklärt vor allem die negativen Auswirkungen von intimen Beziehungen auf die Gesundheit und beschreibt Situationen, in denen enge Beziehungen selbst zu einem Stressor werden können. Dazu zählen familiäre und vor allem eheliche Konflikte bis zu Trennung und Scheidung, der auch belastende Situationen innerhalb des Familienlebens wie Doppelbelastungen durch Beruf und Haushalt und/oder Kinder bzw. zu pflegende Angehörige. Familiäre Konflikte bis hin zu Gewalttätigkeiten sind ebenfalls Teil dieser negativen Auswirkungen des Familienlebens in direkter und indirekter Form. Auch der Tod eines Ehepartners zählt zu diesen Ereignissen.
Schlussfolgerungen – Möglichkeiten der politischen Intervention
Im Dreieck dieser drei Erklärungsmodelle lassen sich die Auswirkungen von familiären Strukturen auf die Gesundheit der Familienmitglieder beschreiben, wobei die globalen Daten zumindest aus der Vergangenheit zeigen, dass in Summe die positiven Aspekte der Familie für die Gesundheit überwiegen. Die Schwächung familiärer Strukturen in den heutigen westlichen Gesellschaften könnte tendenziell zu einer Schwächung dieses Zusammenhangs führen.
Angesichts sich verändernder sozialer Strukturen, gerade im Zusammenhang mit lebenslangen sozialen Bindungen wie der Familie, sollte die Politik umfassende Konzepte zur Einbeziehung dieser wichtigen gesellschaftlichen Kernstruktur in politische Maßnahmen entwickeln. Der Verlust familiärer Strukturen in der derzeit ablaufenden Geschwindigkeit wird auch im Bereich des Gesundheitswesens zu einem vermehrten Aufbau von institutionellen bzw. professionellen Betreuungsstrukturen führen müssen, deren Effektivität allerdings bei weitem nicht den gesundheitlichen Schutzfaktor einer funktionierenden Familie erreichen wird.
Ein klarer Zusammenhang lässt sich zwischen der Familienfreundlichkeit einer Politik und der prozentuellen Armut – gemessen an 50% des medianen verfügbaren durchschnittlichen Einkommens der Bevölkerung – in einem Land erkennen. Je höher die Transferleistungen der Gesellschaft für Familien, desto niedriger ist der Anteil an armen Menschen in einem Land, dies reicht von über 20% in den USA bis unter 3% in den skandinavischen Ländern.63 Gemäß der Bedeutung von Armut als wichtigster Determinante von Gesundheit,64 ergibt sich ein klarer Auftrag an eine sozial ausgerichtete Politik nach entsprechenden Leistungen für Familienfreundlichkeit in einer Gesellschaft, ohne auf die Art und Weise dieser Leistungen hier eingehen zu können.
Nach der Bekämpfung von Armut, insbesondere der strukturellen Armut wie sie zum Beispiel bei allein erziehenden Müttern besteht, zählt die Unterstützung von sozialen Bindungen – wie sie in ihrer engsten Form immer noch in der Familie vorkommen – und deren Aufrechterhaltung zu den vordringlichsten Aufgaben einer modernen ganzheitlichen Gesundheitspolitik. Noch dazu zeigen alle Armutsstatistiken, dass die gefährdetsten Bevölkerungsgruppen neben den allein erziehenden Müttern und deren Kindern kinderreiche Familien darstellen (28% bzw. 16% sind armutsgefährdet65), die ebenfalls einer besonderen Unterstützung auch aus gesundheitspolitischer Sicht bedürfen.
Einer besonderen Aufmerksamkeit der Sozial- und Gesundheitspolitik bedürfen auch die pflegenden Angehörigen, die einen großen Anteil an der Linderung des Burden of Disease in unserem Gesundheitswesen wahrnehmen. Eine entsprechende Unterstützung familiärer Strukturen zur Aufrechterhaltung dieser Versorgungsstrukturen sollte eine der großen Herausforderungen der zukünftigen Pflegediskussion darstellen. Auch dazu bedarf es der langfristigen Unterstützung insbesondere ehelicher Beziehungen, um im Bedarfsfall die Belastungen auch tragen zu können.
Referenzen
- Dahlgren G., Whitehead M., Policies and strategies to promote social equity in health, Institute for Futures Studies, Stockholm (1991)
- Fond Gesundes Österreich. http://www.fgoe.org/pressepublikationen/presse/fotos-grafiken/infografiken/
- Wilkinson R., Marmot M., Soziale Determinanten von Gesundheit. Die Fakten, 2. Ausgabe, World Health Organisation, Genf (2004)
- Für eine Übersicht siehe Graham J. E. et al., Close Relationships and Immunity, in: Ader R. (Ed.), Psychoneuroimmunology, 4th ed., Vol. 2., Elsevier Academic Press, London (2007)
- Bundesministerium für Gesundheit und Frauen (BMGF), Österreichischer Frauengesundheitsbericht 2005/2006, verfasst vom Ludwig Bolzmann-Institut für Frauengesundheitsforschung, Wien (2006)
- Manzoli L. et al., Marital status and mortality in the elderly: A systematic review and meta-analysis, Soc Sci Med (2007); 64: 77-94
- Weitoft G. R. et al., Health and social outcome among children in low-income families and families receiving social assistance – A Swedish national cohort study, Soc Sci Med (2008); 66: 14-30
- Wilkinson R., Marmot M., siehe Ref. 3
- World Health Organisation, Der Europäische Gesundheitsbericht 2005. Maßnahmen für eine bessere Gesundheit der Kinder und der Bevölkerung insgesamt, WHO, Kopenhagen (2005)
- Irwin L. G. et al., Early Child Development A Powerful Equalizer, WHO: Commission on the Social Determinants of Health, Geneva (2007)
Wilkinson R., Marmot M., siehe Ref. 3 - Kravdal Ö., A broader perspective on education and mortality: Are we influenced by other people’s education?, Soc Sci Med (2008); 66: 620-636
- Kravdal Ö., siehe Ref. 11
- Kivimärki M. et al., Socioeconomic Circumstances in Childhood and Blood Pressure in Adulthood: The Cardiovascular Risk in Young Finns Study, Ann Epidemiol (2006); 16: 737-742
- Weitoft G. R. et al., siehe Ref. 7
- Modin B., Birth order and mortality: a life-long follow-up of 14,200 boys and girls born in early 20th century Sweden, Soc Sci Med (2002); 54: 1051-1064
- World Health Organisation, siehe Ref. 9
Jaffe D. H. et al., Effects of husband’s and wive’s education in each other’s mortality, Soc Sci Med (2006); 62: 2014-2023 - Kravdal Ö., siehe Ref. 11
- Kravdal Ö., siehe Ref. 11
- Graham J. E. et al., siehe Ref. 4
- Bird H. R. et al., Prevalence and Correlates of Antisocial Behaviors Among Three Ethnic Groups, J Abnormal Child Psychol (2001); 29: 465-478
- Mulvaney-Day N. E. et al., Social cohesion, social support, and health among Latinos in the United States, Soc Sci Med (2007); 64: 477-495
- Kim Y., Morrow G. R., The effects of family support, anxiety, and post-treatment nausea on the Development of anticipatory nausea: A latent growth model, J Pain Symptom Manag (2007); 34: 265-276
- Rohrbaugh M. J. et al., Effect of Marital Quality on Eight-Year Survival of Patients With Heart Failure, Am J Cardiol (2006); 98: 1069-1072
- Astin F. et al., Family support and cardiac rehabilitation: A comparative study of the experiences of south asian and white-european patients and their career’s living in the United Kingdom, Eur J Cardiovasc Nursing (2007, Article in press)
- Okkonen E., Vanhanen H., Family support, living alone, and subjective health of a patient in connection with a coronary artery bypass surgery, Heart Lung (2006); 35: 234-244
- Kravdal Ö., siehe Ref. 11
- Johnson N. J. et al., Marital Status and Mortality: The National Longitudinal Mortality Study, Ann Epidemiol (2000); 10: 224-238
- Lewis M. A. et al., Understanding health behavior change among couples: An interdependence and communal coping approach, Soc Sci Med (2006); 62: 1369-1380
- Kravdal Ö., siehe Ref. 11
- Litwak E., Messeri P., Social Supports and Mortality Rates: A Disease Specific Formulation, in: Steinmetz S. (Ed.), Family and Support Systems across the Life Span, Plenum Press, New York (1988)
- Graham J. E. et al., siehe Ref. 4
Lewis M. A. et al., siehe Ref. 28
Robles T. F., Kiecolt-Glaser J. K., The physiology of marriage: pathways to health, Physiol Behav (2003); 79: 409-416 - Graham J. E. et al., siehe Ref. 4
- Waldron I. et al., Marital Status Effects on Health: Are there Differences between Never Married Women and Divorced and Seperated Women?, Soc Sci Med (1997); 45: 1387-1397
- Manzoli L. et al., siehe Ref. 6
- Brockmann H., Klein T., Family biography and mortality in East and West Germany, Zschr Gerontologie Geriatrie (2002); 35: 430-440
- Joung I. M. A. et al., Marital status and health. Descriptive and explanatory studies, Thesis Erasmus Universiteit Rotterdam, Rotterdam (1996), p. 21
Lund R. et al., Cohabitation and marital status as predictors of mortality – an eight year follow up study, Soc Sci Med (2002); 55: 673-679 - Graham J. E. et al., siehe Ref. 4
- Wilson S. E., The health capital of families: an investigation of the inter-spousal correlation in health status, Soc Sci Med (2002); 55: 1157-1172
- Jaffe D. H. et al., siehe Ref. 16
- Wilson S. E., siehe Ref. 38
- Health seeking behavior; für eine Übersicht siehe Courtney W., Constructing of masculinity and their influence on men’s well-being: a they of gender and health, Soc Sci Med (2000); 50: 1385-1401
- Wilson S. E., siehe Ref. 38
- Graham J. E. et al., siehe Ref. 4
- Bundesministerium für Gesundheit und Frauen, siehe Ref. 5
- Okkonen E., Vanhanen H., siehe Ref. 25
- Bundesministerium für Gesundheit und Frauen, siehe Ref. 5
- Grov E. K. et al., Primary caregivers of cancer patients in the palliative phase: A path analysis of variables influencing their burden, Soc Sci Med (2006); 63: 2429-2439
- Bundesministerium für Gesundheit und Frauen, siehe Ref. 5
- Graham J. E. et al., siehe Ref. 4
- Bosanquet N., Franks P., Stroke Care: Reducing the Burden of Disease, Stroke Association, London (1998)
- Bundesministerium für Gesundheit und Frauen, siehe Ref. 5
Für eine Übersicht siehe Doyal L., Gender equity in health: debates and dilemmas, Soc Sci Med (2000); 51: 931-939 - Lundberg U., Stress hormones in health and illness: The role of work and gender, Psychoneuroendocrinology (2005); 30: 1017-1021
- Östlin P., Gender inequalities in health: the significance of work, in: Wamala S. P., Lynch J. (Eds.), Gender and Social Inequities in Health, Studentlitteratur, Lund (2002)
- Krantz G., Lundberg U., Workload, work stress, and sickness absence in Swedish male and female white-collar employees, Scand J Public Health (2006); 34: 238-246
- Koenen K. C. et al., Women’s status and child well-being: A state-level analysis, Soc Sci Med (2006); 63: 2999-3012
- Strazdins L. et al., Around-the-clock: parent work schedules and children’s well-being in a 24-h economy, Soc Sci Med (2004); 59: 1517-1527
- Waldron I. et al., Marriage Protection and Marriage Selection – Prospective Evidence for Reciprocal Effects of Marital Status and Health, Soc Sci Med (1996); 43: 113-123
- Lahelma E. et al., Multiple roles and health among British and Finnish women: the influence of socioeconomic circumstances, Soc Sci Med (2002); 54: 727-740
- Thomä D., Vaterlosigkeit ist modern: Alle Menschen werden Brüder – und wer sind ihre Eltern?, Neue Zürcher Zeitung, 14. Juni 2008, S. 25
- Schwarz M., Dóczy L.-C., Gewalt in der Familie: Ursachen und Prävention, Imago Hominis (2008); 15: 227-238
- Cohen S., Social relationships and health, Am Psychol (2004); 59: 676-684
- Cardol M. et al., Why does it run in families? Explaining family similarity in help-seeking behaviour by shared circumstances, socialisation and selection, Soc Sci Med (2006); 62: 920-932
- Lundberg O. et al., The Nordic Experience: welfare state and public health, Stockholm Centre for Health Equity Studies, Stockholm (2007)
- Kawachi I., Kennedy B. P., Health and social cohesion: why care about income inequality?, Br Med J (1997); 314: 1037-1040
- Statistik Austria, http://www.statistik.at/web_de/static/armutsgefaehrdung_vor_und_nach_sozialen_transfers_nach_soziodemographische_022859.pdf (2008)
Dr. Markus Schwarz, Mag. Tim Johansson, MPH, Univ.-Prof. Dr. Gunther Ladurner
Institut für Public Health der Paracelsus Medizinischen Privatuniversität
Ignaz Harrer Straße 79, A-5020 Salzburg